Mehr über Neurodermitis erfahren
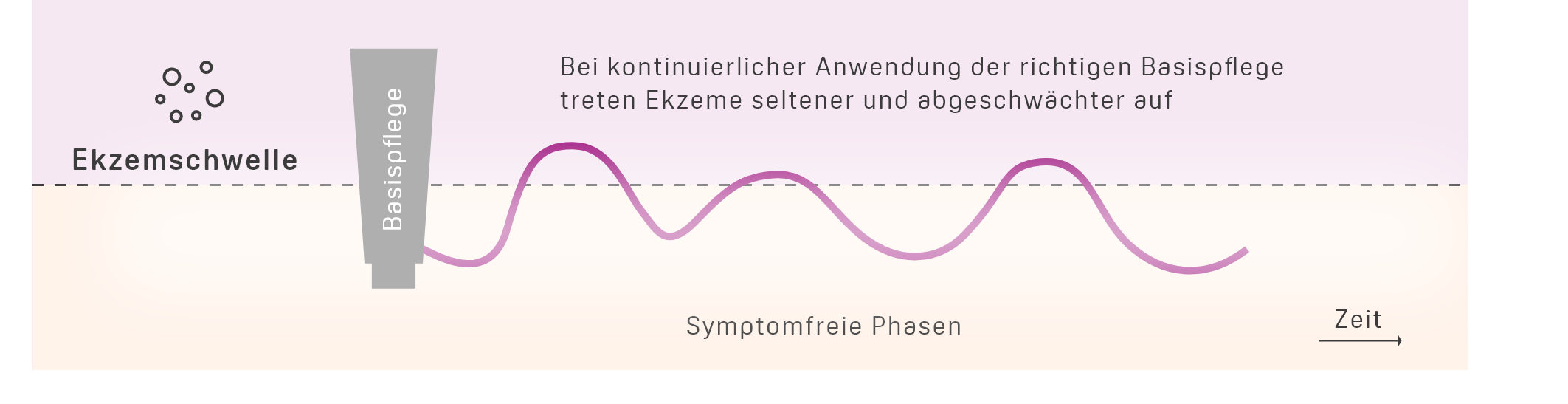
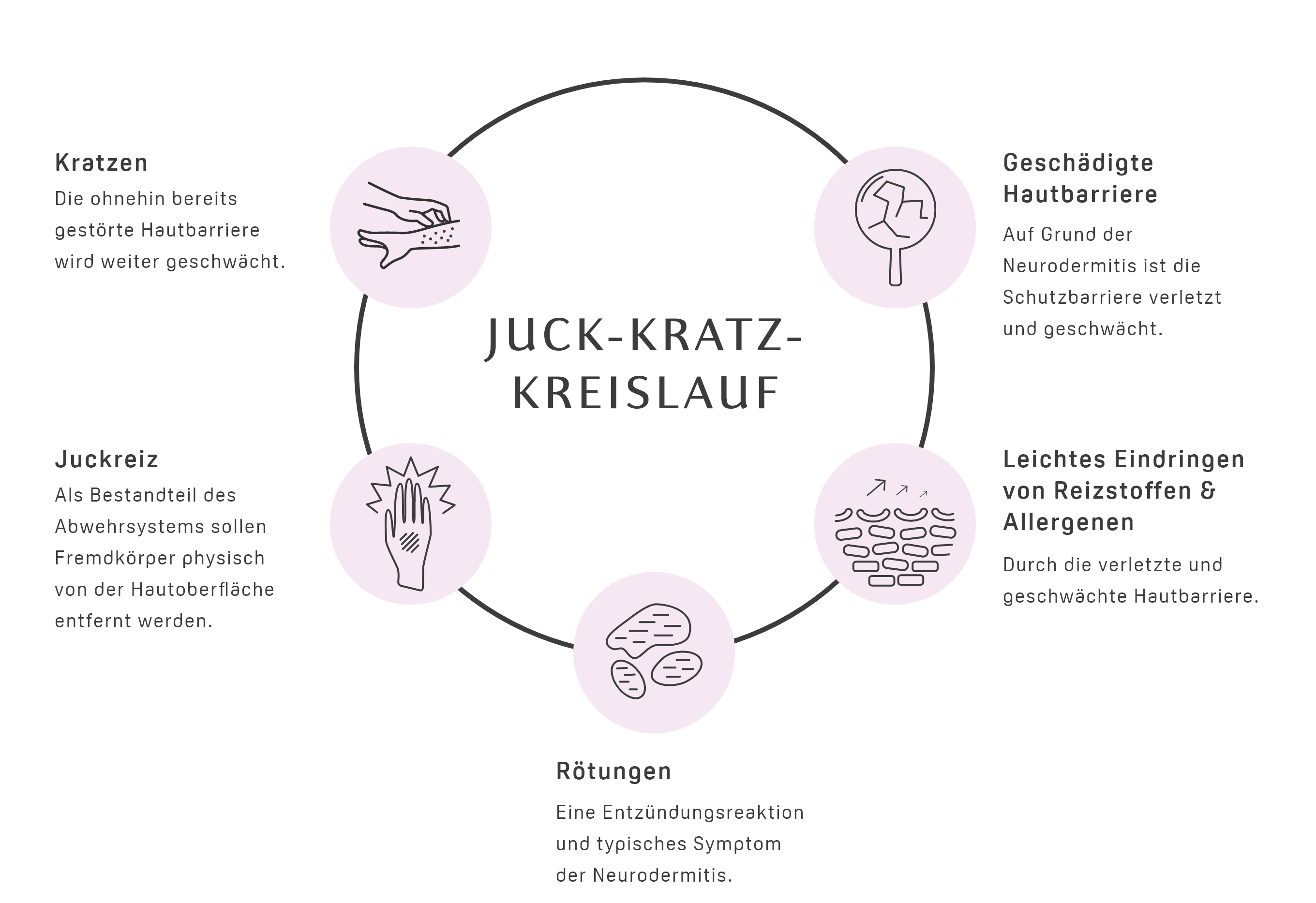
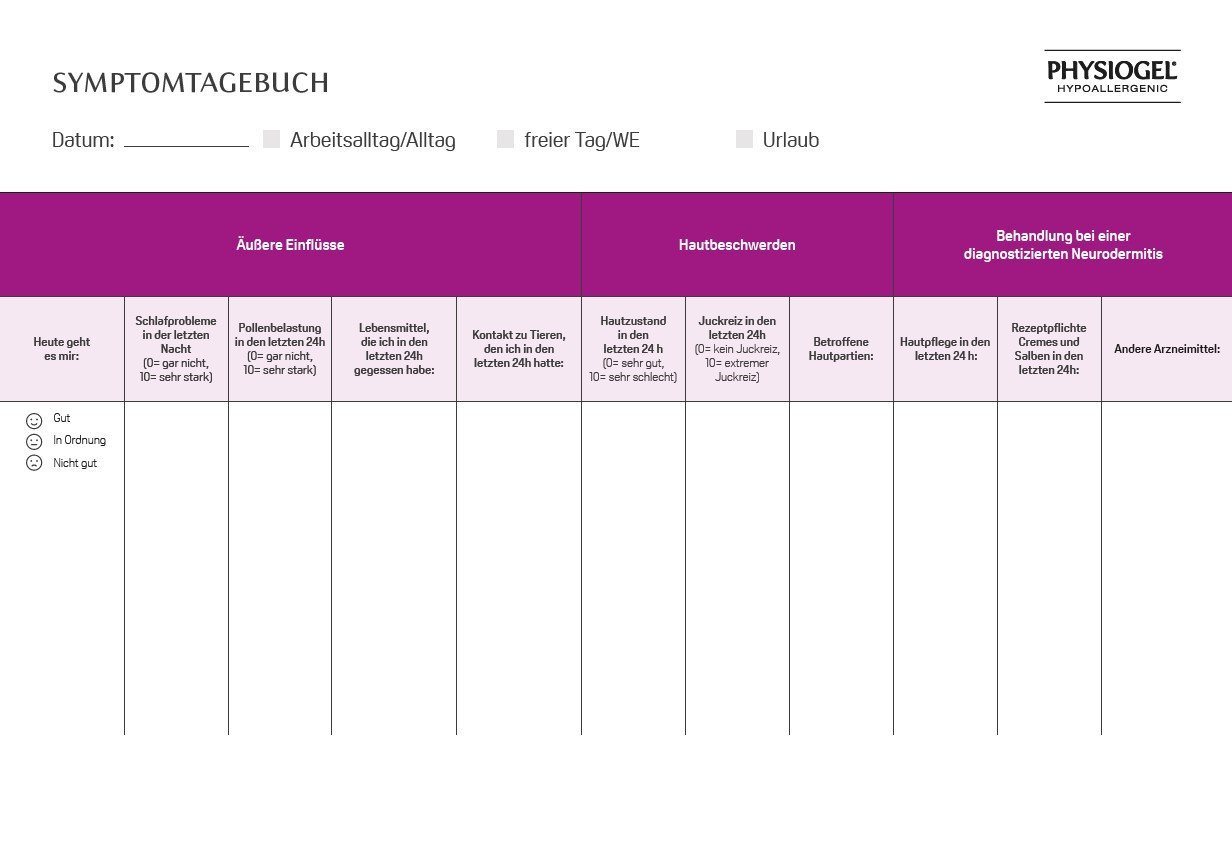
Darum ist das Eincremen so wichtig
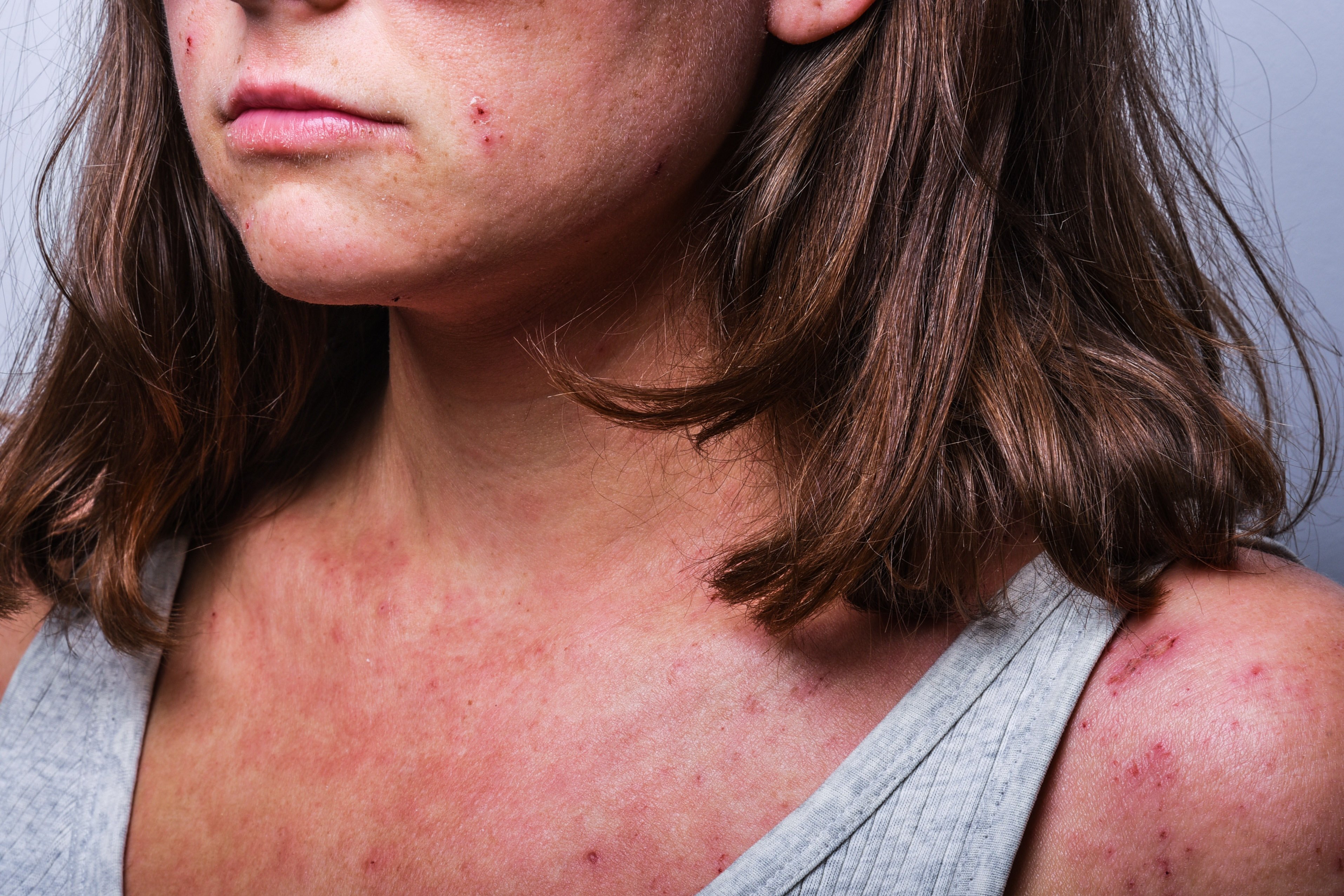
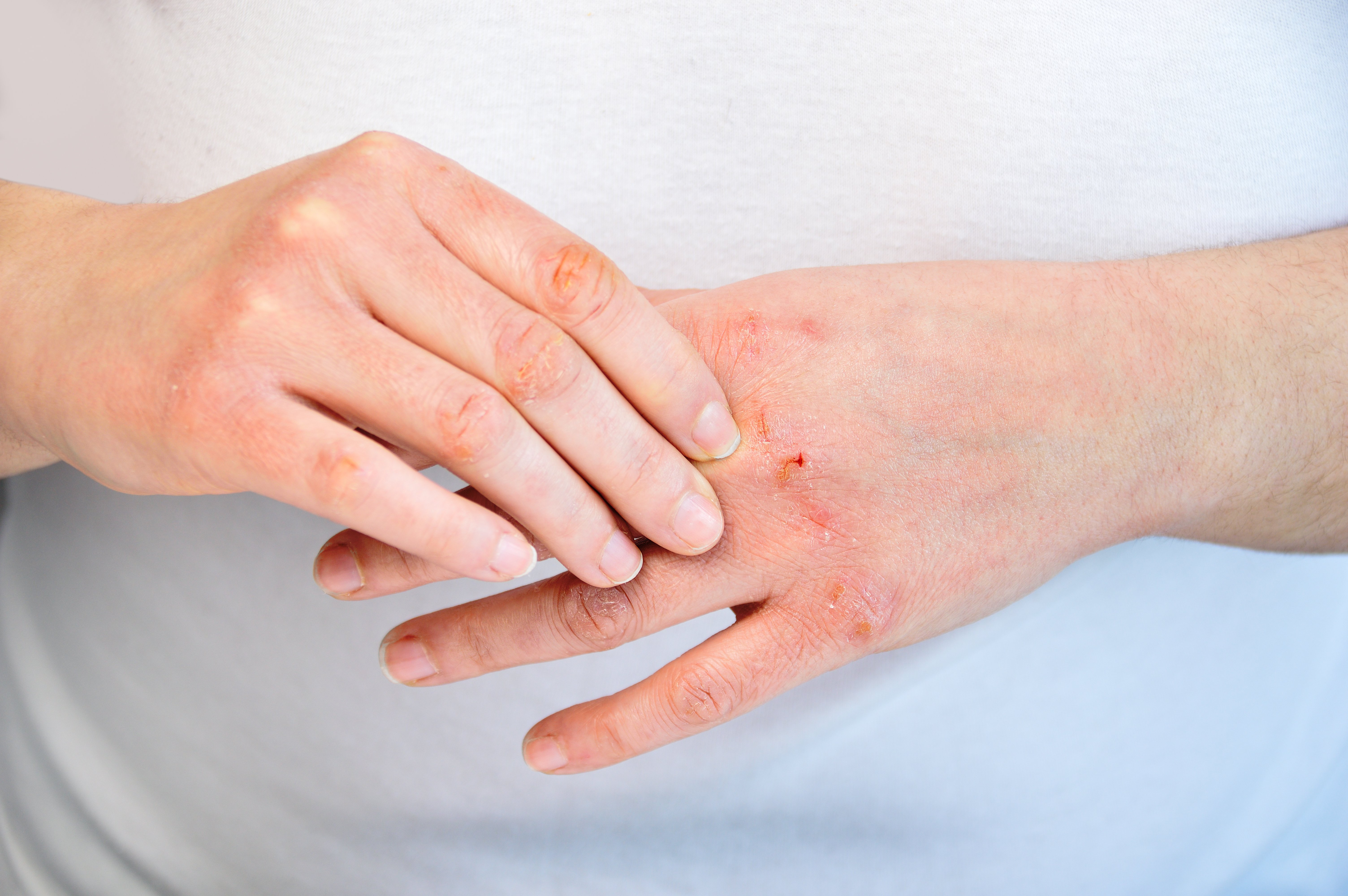
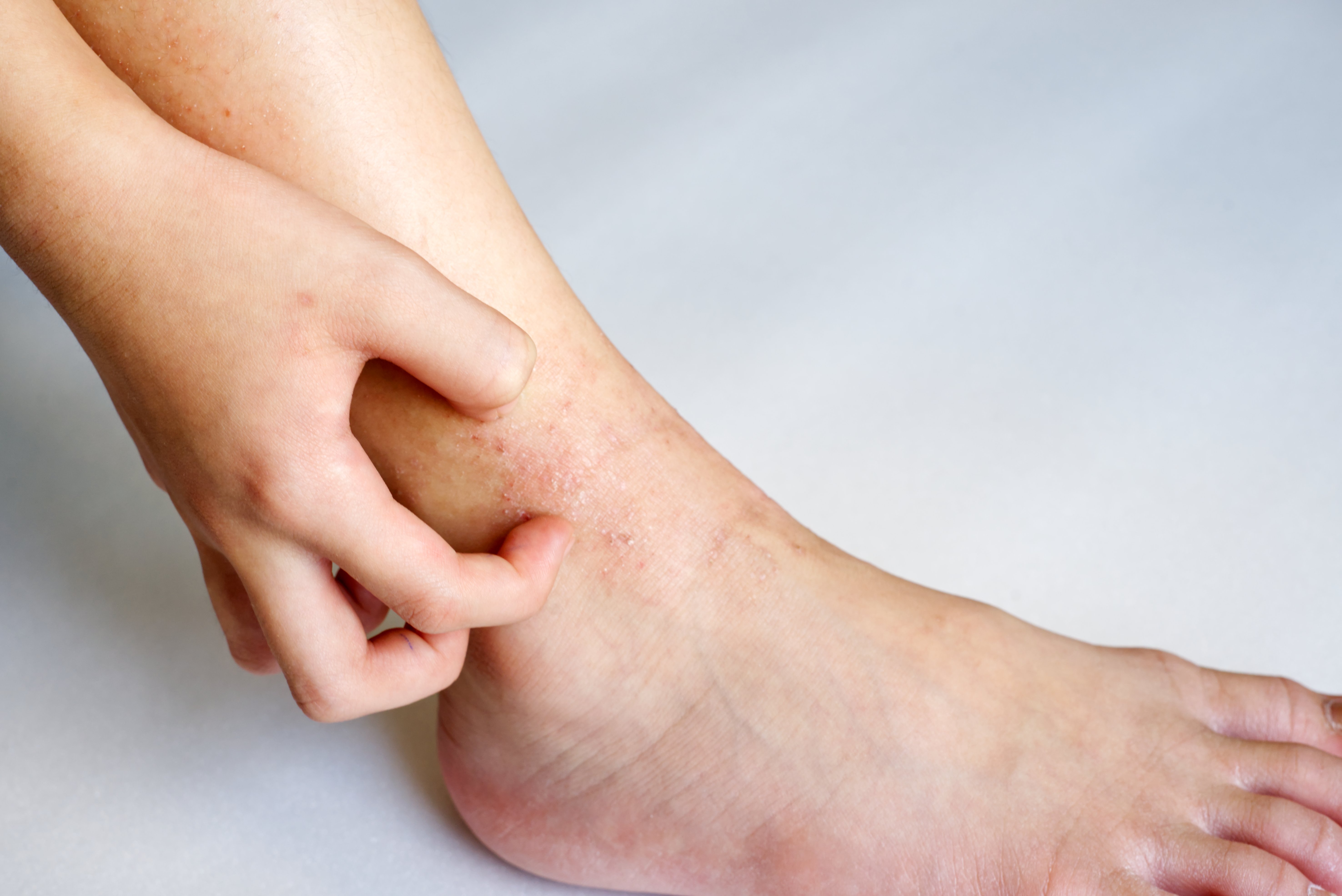
Wo leidest Du oder Dein Kind an Neurodermitis?
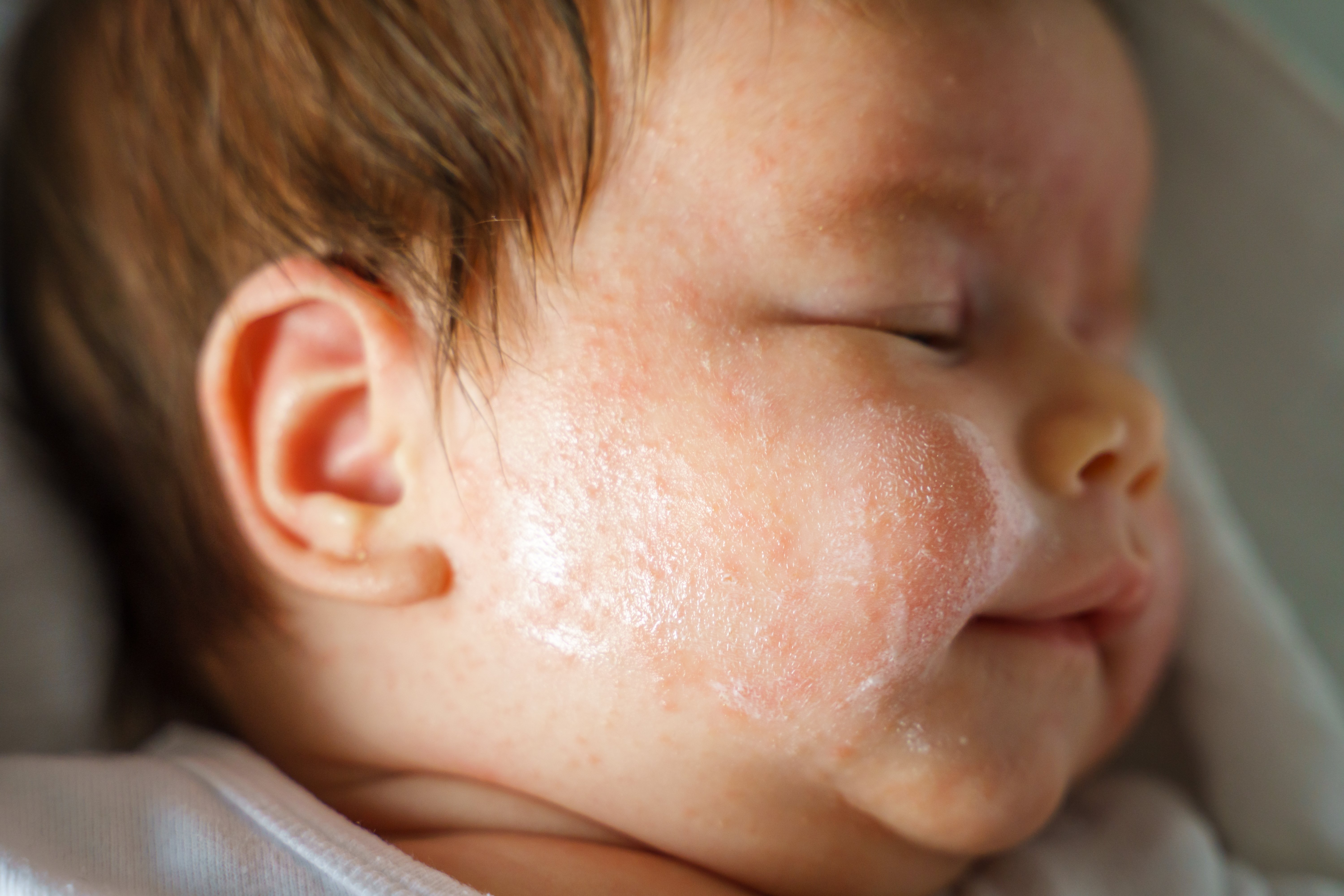
Cremes & Lotionen zur Basispflege der Neurodermitis bei Babys
Pflegetipps & weitere Ratgeber für Eltern
2 Zander N, Augustin M, Reinert R, Schäfer I. Atopic dermatitis shows significant cutaneous comorbidity: results from large-scale investigations in the working population. J Eur Acad Dermatol Venereol 2020; 34(1): 135–41.
3 Wollenberg A, Barbarot S, Bieber T, Christen-Zaech S, Deleuran M, Fink-Wagner A et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part I. J Eur Acad Dermatol Venereol 2018a; 32(5): 657- 82. Erratum: J Eur Acad Dermatol Venereol 2019; 33(7): 1436.
4 Augustin M, Glaeske G, Hagenström K. Neurodermitisreport. Prävention, Versorgung und Innovation. 2021. www.tk.de/presse/themen/arzneimittel/haut/neurodermitisreport-2099546
5 Leitlinie der Deutschen Dermatologischen Gesellschaft (DDG): Leitlinie Neurodermitis (atopisches Ekzem, atopische Dermatitis), Online: http://www.awmf.org/uploads/tx_szleitlinien/013-027l_S2k_Neurodermitis_2016-06-verlaengert.pdf. Zuletzt abgerufen: 01/2023
6 Homey B, Ruzicka T, Wollenberg A. Atopisches Ekzem. In: Plewig G, Ruzicka T, Kaufmann R, Hertl M (Hrsgg.): Braun-Falco’s Dermatologie, Venerologie und Allergologie. Berlin, Heidelberg: Springer 2018: 549–568.
7 Augustin M, Zschocke I, Lange S, Seidenglanz K, Amon U. Lebensqualität bei Hauterkrankungen: Vergleich verschiedener Lebensqualitäts-Fragebögen bei Psoriasis und atopischer Dermatitis. Hautarzt 1999; 50: 715-22.
8 Beikert FC, Langenbruch AK, Radtke MA, Kornek T, Purwins S, Augustin M. Willingness to Pay and Quality of Life in Patients with Atopic Dermatitis. Arch Dermatol Res 2014; 306(3): 279–86.
9 Gieler U, Schoof S, Gieler T, Scheewe S, Schut C, Kupfer J. Atopic Eczema and Stress among Single Parents and Families: An Empirical Study of 96 Mothers. Acta Derm Venereol 2017; 97(1): 42–6.
10 Augustin M, Radtke MA, Glaeske G, Reich K, Christophers E, Schaefer I et al. Epidemiology and Comorbidity in Children with Psoriasis and Atopic Eczema. Dermatology 2015; 231: 35–40.
11 Schmitz R, Thamm M, Ellert U, Kalcklosch M, Schlaud M, Ki GGSSG. Prevalence of common allergies in children and adolescents in Germany: results of the KiGGS study: first follow-up (KiGGS Wave 1). Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz 2014
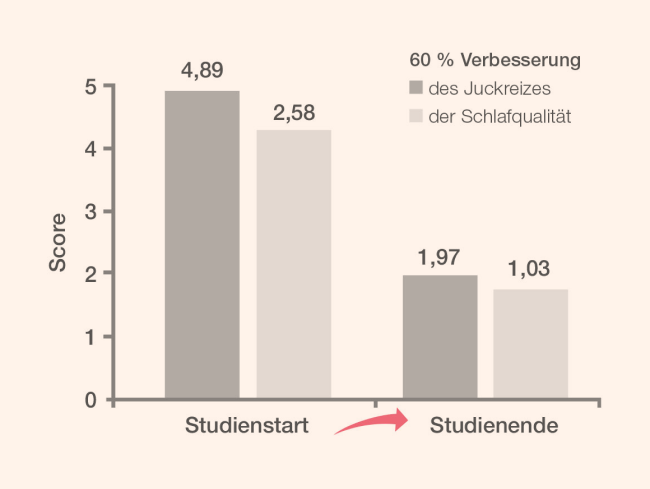
12 Eberlein, B et al. “Adjuvant treatment of atopic eczema: assessment of an emollient containing N-palmitoylethanolamine (ATOPA study).” Journal of the European Academy of Dermatology and Venereology : JEADV vol. 22,1 (2008): 73-82.
13 Hicks, S. D., Beheshti, R., Chandran, D., Warren, K., & Confair, A. (2022). Infant consumption of microRNA miR-375 in human milk lipids is associated with protection from atopy. The American Journal of Clinical Nutrition, 116(6), 1654-1662.
14 Garcia-Larsen, V., Ierodiakonou, D., Jarrold, K., Cunha, S., Chivinge, J., Robinson, Z., ... & Boyle, R. J. (2018). Diet during pregnancy and infancy and risk of allergic or autoimmune disease: A systematic review and meta-analysis. PLoS medicine, 15(2), e1002507.
15 Thamm R, PoethkoMüller C, Hüther A, Thamm M (2018) Allergische Erkrankungen bei Kindern und Jugendlichen in Deutschland – Querschnittergebnisse aus KiGGS Welle 2 und Trends. Journal of Health Monitoring 3(3):03–18.


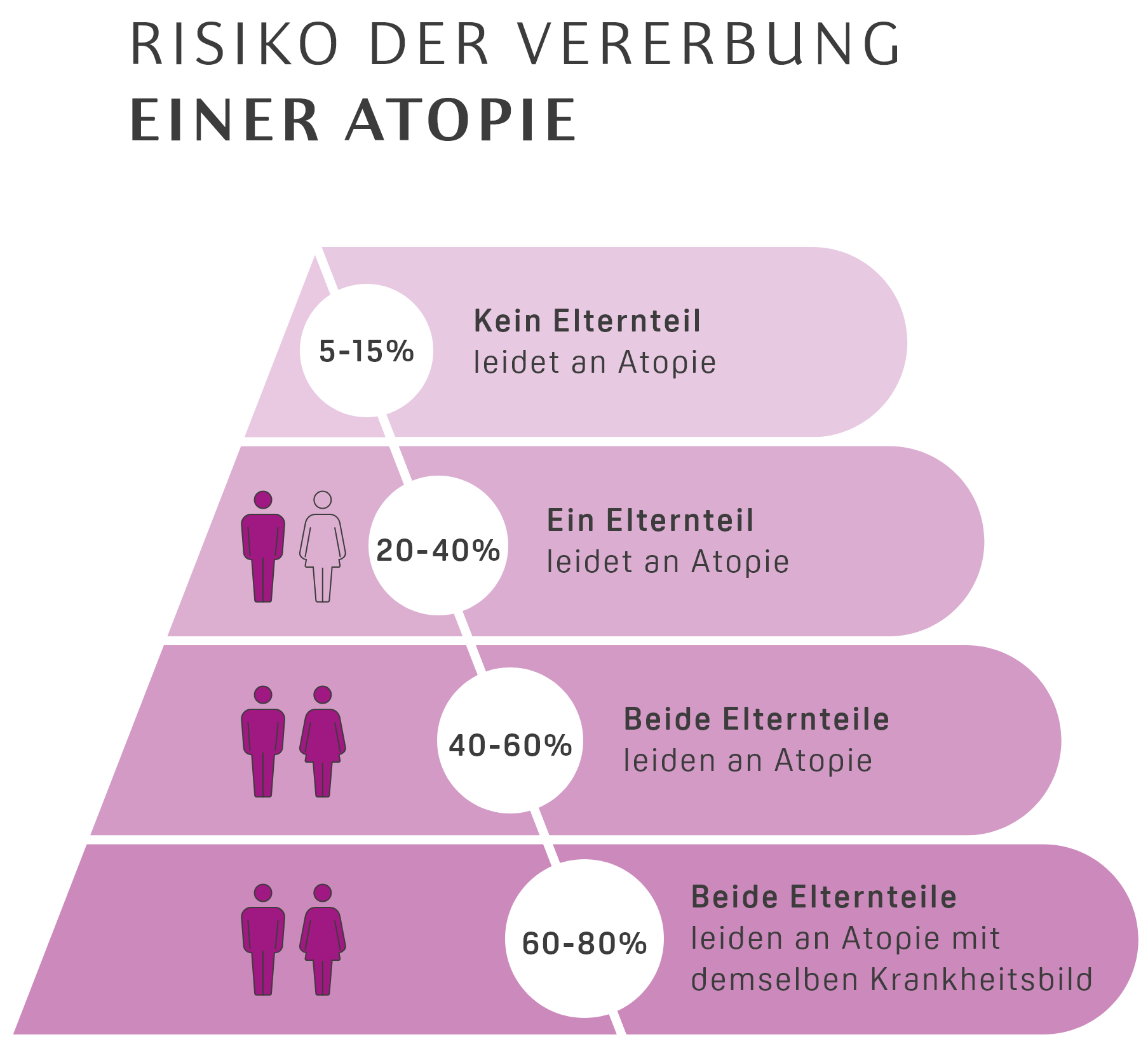


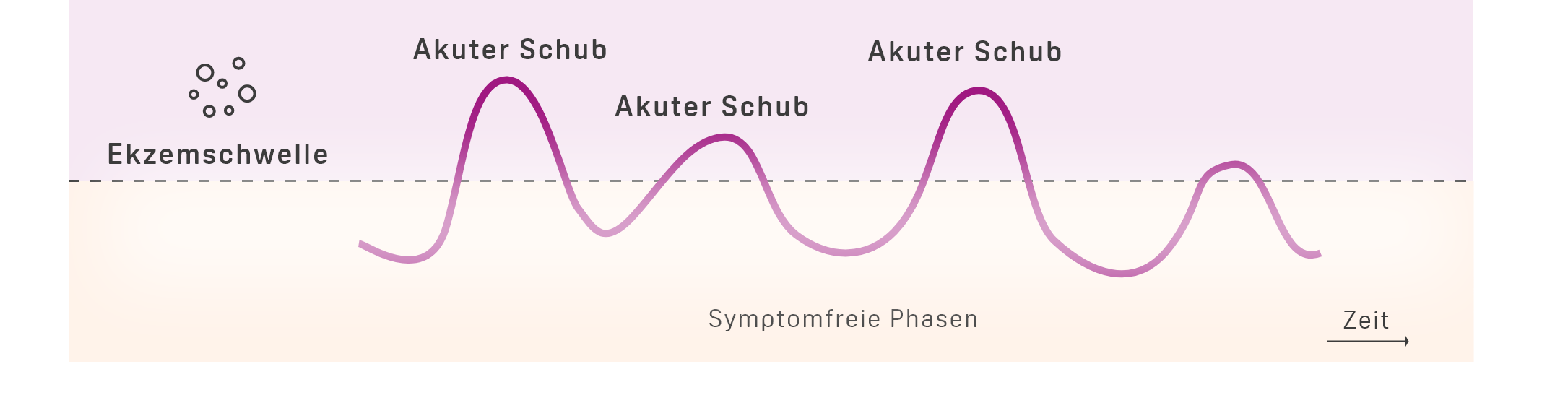













.jpeg)